Nel 2001, durante un discorso del professore del MIT di scienza e ingegneria dei polimeri Ioannis Yannas, Jordan Miller scoprì la sua vocazione. Un noto esperto di fibre e polimeri presso il MIT, Yannas aveva portato a termine anni di lavoro impiantando pelle artificiale su pazienti ustionati e stava spiegando i suoi progressi nel campo quando un giovane Miller gli si avvicinò desideroso di unirsi al suo laboratorio di ricerca. Venti anni dopo Miller sta rivoluzionando il campo della bioingegneria mentre le sue tecniche rivoluzionarie per i tessuti per bioprinting lo avvicinano agli organi sostitutivi della stampa 3D.
La maggior parte delle persone non dimentica mai il loro primo incontro con successo, e per Miller, imparare a creare tessuti artificiali che funzionano proprio come la cosa reale è stata un’aspirazione per tutta la vita. Ansioso di progredire ulteriormente nel campo della bioprinting , Miller ha iniziato a studiare la complessità dell’architettura degli organi, in particolare il modo in cui fornire una struttura dei vasi sanguigni per i costrutti dei tessuti.
Abbiamo discusso con Miller per capire il suo lavoro e ciò che anticipa il campo della bioprinting, e in quel momento, lo scienziato ha descritto che tutta la sua filosofia si basava sul concetto di architettura vascolare per imitare i tessuti. Ha spiegato come la complessità dell’architettura vascolare sia una questione che rimane irrisolta oggi e su cui si sta concentrando da molti anni.
“Esiste un motivo enorme per essere molto entusiasti poiché le capacità tecnologiche disponibili per la ricerca stanno crescendo esponenzialmente. Osserviamo continuamente il mondo della biologia cellulare per capire cosa sta accadendo all’interno delle cellule, ma tutto ciò che è al di fuori della cellula è la nostra competenza di dominio, in particolare concentrandoci sullo spazio extracellulare mentre proviamo a risolvere la domanda secolare di come costruire vascolare architettura. Se riusciamo a risolverlo, siamo certi che potremmo spostare ulteriormente il campo della biologia cellulare “.
Insieme a un team di bioingegneri, Miller, ora professore associato di Bioingegneria alla Rice University , l’anno scorso ha sviluppato una nuova tecnica di bioprinting chiamata SLATE, abbreviazione di “apparecchio stereolitografico per l’ingegneria dei tessuti”. Permette agli scienziati di creare intricate reti multi-vascolari che imitano quelle trovate nel corpo e sono un passaggio essenziale per fornire sangue, ossigeno e sostanze nutritive agli organi e ai tessuti.
La rivoluzionaria tecnologia di bioprinting open source, che utilizza la produzione additiva per produrre idrogel morbidi, è stata impiegata per un modello di prova di principio di una sacca d’aria che imita il polmone che contiene reti di vasi sanguigni di 300 micron (0,3 millimetri) di diametro e non toccare le vie aeree vicine. Questo modello è utile per testare come fornire ossigeno ai globuli rossi umani fluenti. Inoltre, il team di Miller ha riportato esperimenti per impiantare nei topi costrutti bioprinted contenenti cellule epatiche.
“Nell’universo conosciuto non c’è nulla di così complicato come le strutture all’interno dei nostri corpi, quindi questa è una sfida di produzione davvero sorprendente e un’opportunità scientifica incredibilmente eccitante di indagare”, ha affermato Miller. “È abbastanza difficile ricreare una rete di navi con materiale compatibile con le celle e sappiamo che tutti lottano con questo. Ma i nostri organi non hanno una sola rete vascolare, hanno molta architettura vascolare. Con SLATE, ci siamo resi conto che la capacità della nostra nuova tecnica ci ha dato una libertà di design senza precedenti in modo da poter davvero affrontare la multivascolarizzazione.
Come altri nel campo della bioingegneria, si concentra sulla creazione di vascolarizzazione in grado di far funzionare gli organi artificiali. Miller ha visto una grande opportunità di utilizzare il campo della bioprinting 3D per affrontare questioni fondamentali in biologia, considerando che non esiste un modo migliore per realizzare l’architettura della stampa 3D. La tecnologia esiste da quasi 40 anni, eppure l’esperto la sta adattando “per affrontare il regno biologico in un modo migliore che ci darebbe più complessità della struttura e, quindi, più complessità della funzione”.
“Abbiamo scoperto come modificare i biomateriali che sono stati storicamente utilizzati per produrre pezzi solidi di materiale simile a un tessuto, basato sulla fotopolimerizzazione”, ha affermato Miller. “L’idea è che possiamo versare una soluzione liquida in una stampante 3D personalizzata e quindi accendere una luce blu su di essa per indurre una reazione chimica che collegherà quella soluzione in un materiale a base d’acqua che ha la consistenza della gelatina per formare biocompatibile materiali. Tuttavia, c’era un limite al nostro processo, quindi abbiamo apportato modifiche alla chimica che ci avrebbe consentito di affrontare e scoprire nuove capacità di progettazione che prima erano impossibili. “
In realtà, invece di fare affidamento su alcune delle sostanze chimiche tossiche comuni che bloccano la luce utilizzate nella stereolitografia, come il Sudan I, che è tossica e può indurre il cancro, il team ha deciso di optare per coloranti alimentari sintetici e naturali, come la tartrazina (colorante alimentare giallo ), per consentire la produzione stereolitografica di idrogel contenenti architettura vascolare complessa e funzionale.
Mentre Miller e il suo team hanno continuato a lavorare allo sviluppo degli strumenti necessari per la bioingegneria, il loro hardware proprietario li ha aiutati a conservare le cellule della bioprint racchiuse in gel morbidi che agiscono proprio come le reti vascolari.
Un grande sostenitore della scienza open source, Miller ha affermato che tutti i dati di origine degli esperimenti dello studio Science pubblicato sono disponibili gratuitamente . Inoltre, sono disponibili tutti i file stampabili in 3D necessari per costruire l’apparato di stampa stereolitografica, così come i file di progettazione per la stampa di ciascuno degli idrogel utilizzati nello studio.
Inoltre, le macchine stereolitografiche su misura di Miller seguono la filosofia RepRap . Ha anche spiegato che era necessaria la realizzazione di tecnologie personalizzate perché nessun’altra macchina poteva supportare il lavoro; sottolineando come l’innovazione lo abbia portato a sviluppare una serie di diverse tecnologie che stanno tutti cercando di affrontare la stessa domanda: come realizzare le strutture dei vasi sanguigni.
La replica di una delle principali funzioni del polmone è stata una conquista rivoluzionaria per Miller, che svolge la maggior parte delle sue ricerche presso il Physiologic Systems Engineering e Advanced Materials Laboratory presso la Rice University, noto ai più come “Miller Lab”. In effetti, il team è stato in grado di creare una versione artificiale di una sacca d’aria che ha più strutture vascolari indipendenti. Qualcosa che dice è “molto simile al modo in cui il polmone funziona dove le vie aeree si avvicinano molto al flusso sanguigno ma senza toccarsi”. Infatti, se il sangue dovesse fuoriuscire dai vasi sanguigni nella trachea o nelle vie respiratorie nel polmone principale, provocherebbe un’emorragia polmonare, che può essere fatale.
“Quando abbiamo creato una versione artificiale di una sacca d’aria, siamo stati in grado di dimostrare che l’ossigeno pompato nella sacca d’aria poteva ossigenare i globuli rossi umani che fluivano attraverso i vasi sanguigni. Ancora di più, siamo stati in grado di misurarlo quantitativamente “, ha affermato Miller. “Proprio come i medici usano analizzatori di gas nel sangue per misurare l’ossigeno in un campione di sangue per i pazienti, abbiamo usato la stessa macchina per misurare l’efficienza dell’ossigenazione del sangue, tranne per il fatto che il nostro paziente era un gel stampato in 3D. Ciò che realmente ha dimostrato è che l’ossigeno stava uscendo dal sacco dell’aria, diffondendosi attraverso gli strati di materiale equivalente in tessuto che avevamo stampato in 3D, quindi entrando nell’architettura dei vasi sanguigni, per essere infine assorbito dai globuli rossi e dal emoglobina al loro interno. “
Mentre Miller descriveva poeticamente l’architettura degli organi, ha anche approfondito il processo innovativo alla base della sua indagine e di come sta spingendo i limiti dell’immaginazione creativa presso il Miller Lab. Lavorare con un team di quattro studenti laureati e sette studenti universitari, per lo più nel campo della bioingegneria, significa attivamente progredire le indagini mentre lavorano deliberatamente sul design graduale, sulla metodologia e sui dati molto forti necessari per pubblicare il loro lavoro.
“La ricerca riguarda molto più del semplice tessuto polmonare. Il nostro obiettivo è comprendere meglio il legame tra struttura e funzione in biologia. W e stanno cercando di fare i nuovi disegni di tessuto che imitano la forma che vediamo in organi reali. La domanda è ancora se possono funzionare di conseguenza. È una domanda multidecade ancora aperta, ma a cui speriamo di rispondere nei prossimi 5-10 anni.
“Oltre ai progetti di architettura, stiamo anche dimostrando una capacità simile di fare progressi nell’ingegneria dei tessuti epatici. Per questo, abbiamo creato una struttura simile a un vaso sanguigno e l’abbiamo iniettata con cellule capillari. Quindi, abbiamo aggiunto cellule epatiche nel tessuto e infine valutato se sarebbero sopravvissuti al trapianto in topi con danno epatico cronico. Come primo passo nella giusta direzione, siamo stati in grado di dimostrare che il tessuto è sopravvissuto e che le cellule hanno iniziato a funzionare dopo due settimane. “
Questa esperienza è stata molto interessante e complessa. Miller ha suggerito che ci sono diversi decenni di lavoro da fare nell’area, che è ancora agli inizi.
“Filosoficamente, non è chiaro che possiamo mai sapere tutto, ma stiamo arrivando dove ne sappiamo abbastanza. Esistono modi di lavorare a fianco della natura e della biologia umana che è più collaborativo di ciò che comporta la terminologia dell’ingegneria dei tessuti. Inoltre, dobbiamo creare una struttura che si integri perfettamente con il corpo umano, che possa essere rimodellata con il corpo umano e si integri completamente. Speriamo che ciò che impianteremo in futuro non lascerà alcun residuo perché il corpo lo ha rilevato e sostituito con tessuto nativo, con cellule del paziente. Questo è lo scenario migliore: non lasciare traccia. ”
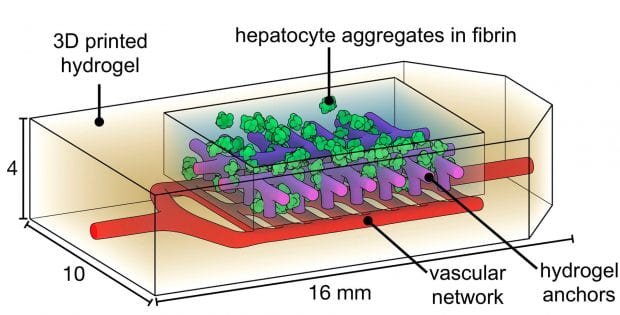
Gli esperimenti condotti dai ricercatori della Rice University e dell’Università di Washington hanno esplorato se le cellule del fegato chiamate epatociti funzionerebbero normalmente se fossero incorporate in un impianto bioprintato e impiantate chirurgicamente nei topi per 14 giorni (Credit: Jordan Miller / Rice University) 
