La chirurgia spinale entra in una fase più personalizzata
Il mal di schiena e il dolore cervicale sono tra le cause più frequenti di ricorso a visite mediche, terapie conservative e, nei casi più gravi, valutazioni chirurgiche. Quando il problema riguarda ernie discali, stenosi spinale, scoliosi, tumori vertebrali o patologie degenerative della colonna, l’intervento può richiedere una pianificazione molto precisa, perché il chirurgo deve operare vicino a midollo spinale, radici nervose, vasi sanguigni e strutture ossee spesso deformate o già trattate in precedenza. In questo contesto, la Mayo Clinic sta integrando robotica, intelligenza artificiale, modelli anatomici stampati in 3D e impianti che preservano il movimento per rendere la chirurgia vertebrale più adattata alla singola anatomia del paziente.
Il ruolo dei modelli anatomici stampati in 3D
Nei casi più complessi, i chirurghi possono partire dai dati di tomografia computerizzata e risonanza magnetica per creare una replica fisica della colonna vertebrale del paziente. Questi modelli non servono solo a visualizzare le vertebre: possono includere anche nervi, vasi sanguigni, tumori o aree anatomiche critiche, consentendo all’équipe di studiare il caso prima dell’ingresso in sala operatoria. La Mayo Clinic spiega che i modelli 3D possono essere usati per pianificare l’approccio chirurgico, simulare passaggi delicati, verificare le traiettorie delle viti peduncolari e progettare impianti personalizzati quando le soluzioni standard non sono adeguate.
Dalla visualizzazione alla preparazione dell’intervento
Rispetto alle immagini bidimensionali, un modello fisico permette al chirurgo di comprendere meglio profondità, rotazioni, deformità e rapporti spaziali. Questo è particolarmente importante nella scoliosi avanzata dell’adulto, negli interventi di revisione dopo precedenti operazioni, nelle deformità pediatriche gravi e nei tumori spinali. La letteratura clinica mostra che i modelli 3D possono supportare la pianificazione preoperatoria, l’orientamento intraoperatorio e la formazione del personale medico, con potenziali benefici su precisione, tempi chirurgici, sanguinamento e uso della fluoroscopia.
Mayo Clinic e la stampa 3D al punto di cura
La Mayo Clinic dispone di laboratori di modellazione anatomica 3D all’interno del Dipartimento di Radiologia e produce ogni anno migliaia di modelli a grandezza naturale, specifici per il paziente. L’obiettivo è rendere diagnosi, pianificazione chirurgica, comunicazione con il paziente e formazione medica più concrete. La struttura sottolinea che i modelli vengono realizzati con diverse tecnologie e materiali, e che la disponibilità interna consente una collaborazione diretta tra radiologi, chirurghi, ingegneri e specialisti clinici.
Robotica, TC e risonanza magnetica nella pianificazione
La stampa 3D non agisce da sola. Secondo Ahmad Nassr, chirurgo ortopedico della Mayo Clinic, le piattaforme robot-assistite combinate con TC e risonanza magnetica consentono di pianificare procedure vertebrali complesse e definire con maggiore accuratezza i percorsi degli impianti prima dell’intervento. In chirurgia spinale, la precisione è decisiva perché un errore di traiettoria può coinvolgere strutture nervose o vascolari. La robotica aiuta a trasferire il piano chirurgico nel campo operatorio, mentre il modello 3D offre una comprensione fisica del caso.
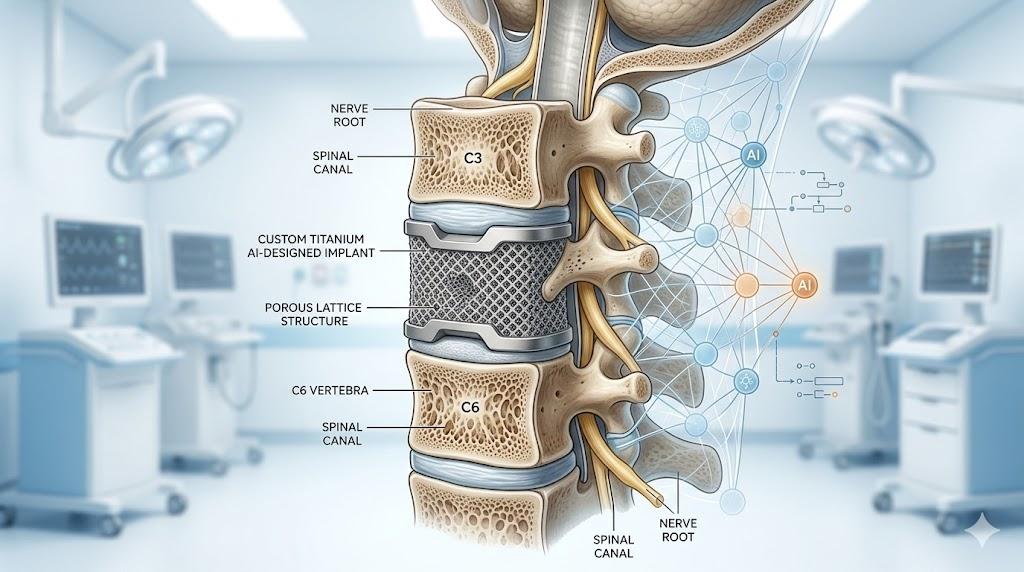
Impianti personalizzati e alternative alla fusione
Un altro punto centrale riguarda gli impianti che mantengono parte del movimento naturale della colonna. La fusione vertebrale resta una procedura consolidata per molte patologie, ma blocca il movimento tra due o più vertebre. Dispositivi alternativi, come dischi artificiali o sistemi di stabilizzazione dinamica, puntano invece a ridurre il dolore mantenendo una maggiore mobilità. La FDA indica, per esempio, che il TOPS System di Premia Spine, Ltd. è un impianto progettato per stabilizzare la colonna lombare e mantenere un certo range di movimento dopo decompressione lombare.
Il caso degli impianti per scoliosi
Per la scoliosi, la Mayo Clinic cita anche dispositivi non fusion come il MID-C, sviluppato da ApiFix, Ltd., pensato per pazienti selezionati con scoliosi idiopatica adolescenziale. La documentazione FDA descrive il MID-C come un dispositivo non fusion che agisce come un tutore interno, con componenti in lega di titanio Ti-6Al-4V ELI e un meccanismo di allungamento incrementale. La Mayo Clinic riferisce inoltre di aver impiegato modelli 3D stampati in scala nei casi spinali complessi per aiutare il team a confermare impianti e approccio chirurgico.
Le evidenze cliniche sui modelli 3D nella chirurgia vertebrale
Una revisione sistematica pubblicata su European Spine Journal indica che la stampa 3D in chirurgia spinale viene usata soprattutto per guide di foratura, modelli anatomici e impianti innovativi. Secondo gli autori, le applicazioni più mature riguardano in particolare le guide per l’inserimento di viti, mentre i modelli anatomici aiutano a simulare l’intervento e a preparare l’équipe. La stessa revisione segnala però che l’efficienza economica non è ancora definita in modo uniforme e che servono dati clinici di maggiore qualità per valutare costi, benefici e risultati a lungo termine.
Un supporto utile nelle deformità complesse
Uno studio su pazienti pediatrici sottoposti a vertebral column resection ha mostrato che l’analisi dei modelli 3D ha modificato la pianificazione chirurgica in sei casi su sette, con cambiamenti nella strategia di fissazione e nella pianificazione dell’osteotomia. Questo dato è rilevante perché evidenzia come il modello non sia solo uno strumento dimostrativo, ma possa incidere sulle decisioni preoperatorie. Per le deformità gravi, vedere e toccare una replica anatomica permette di ridurre ambiguità che possono rimanere anche con imaging avanzato.
Guide stampate in 3D e precisione delle viti
Un ulteriore filone riguarda le guide chirurgiche personalizzate. Uno studio pubblicato su Frontiers in Bioengineering and Biotechnology ha confrontato due tipi di guide stampate in 3D per deformità spinali complesse e ha concluso che entrambe possono ottimizzare l’impianto delle viti e le osteotomie, migliorando la precisione delle procedure. Gli autori segnalano anche alcuni limiti pratici: tempi di progettazione più lunghi, necessità di esposizione chirurgica maggiore in alcuni casi e difficoltà legate all’adattamento delle guide alle superfici ossee reali.
I limiti da considerare
La stampa 3D medica richiede segmentazione accurata delle immagini, competenze ingegneristiche, materiali certificabili, tempi di produzione compatibili con la programmazione chirurgica e un’infrastruttura regolatoria adeguata. Una revisione su Surgical Neurology International evidenzia che costi, riproduzione dei dettagli anatomici, differenze tra imaging e anatomia intraoperatoria e mancanza di grandi studi clinici restano ostacoli alla diffusione capillare. Per questo la tecnologia va considerata come uno strumento di supporto, non come sostituto dell’esperienza chirurgica.
Una medicina più costruita sul singolo paziente
Il valore più concreto dei modelli 3D nella chirurgia vertebrale è la possibilità di trasformare dati radiologici complessi in strumenti fisici, comprensibili e condivisibili. Chirurghi ortopedici, neurochirurghi, radiologi, anestesisti e riabilitatori possono discutere lo stesso caso partendo da una rappresentazione comune. Per il paziente, il modello può anche rendere più chiara la spiegazione dell’intervento, dei rischi e delle alternative. Per l’équipe, può aiutare a decidere se usare un impianto standard, un dispositivo motion-preserving, una guida personalizzata o una combinazione di più tecnologie.